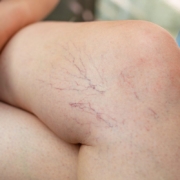
Varici vulvari in gravidanza: cosa sono e quali rimedi
Le varici vulvari sono vene ingrossate che compaiono nelle parti intime soprattutto durante la gravidanza. Per molte donne si tratta di un problema poco conosciuto e spesso fonte di imbarazzo. A preoccupare è anche il fatto che possano provocare trombosi o che possa partire un embolo.
Spesso le pazienti che hanno varici vulvari non sanno bene a chi rivolgersi. Il ginecologo di solito non le tratta, ma può essere difficile anche trovare un chirurgo vascolare o un flebologo che conosca questa patologia e sappia come intervenire.
Inoltre, poiché questo problema ha a che fare con la cura della propria intimità, molte pazienti sono poco propense a farsi vedere da un dottore.
Quindi cosa devi fare se soffri di varici vulvari?
Se vuoi fare chiarezza e toglierti qualche dubbio sul dolore intimo, in questo articolo voglio spiegarti in cosa consiste questo problema e cosa puoi fare per risolverlo. Il tutto sulla base delle evidenze scientifiche e analizzando gli studi più recenti.
Varici vulvari: cosa sono?
Con il termine “varici vulvari” intendiamo la presenza di vene varicose a livello dei genitali esterni femminili. Come sai, i genitali esterni femminili sono la vulva e il clitoride. La vulva presenta due pieghe per ogni lato, chiamate grandi e piccole labbra.
Ma cosa sono le vene varicose? Facciamo un passo indietro.
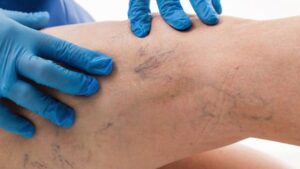
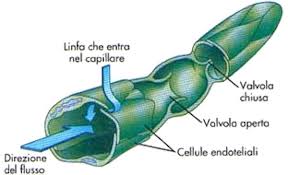
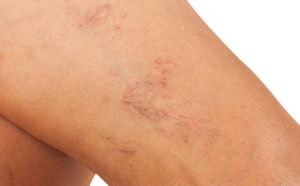
Per vene varicose intendiamo vene dilatate e flaccide che hanno perso la capacità di drenare il sangue. Nelle donne rappresentano un problema frequente e si formano soprattutto nelle gambe, provocando anche brutti inestetismi.
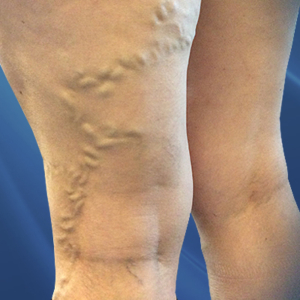
Un esempio di vene varicose sulle gambe
Perché si formano?
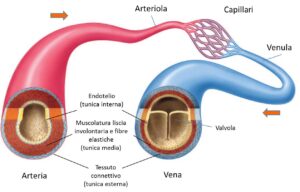
Negli arti inferiori la circolazione venosa dovrebbe andare dal basso verso l’alto e dalla superficie alla profondità. Dovendo contrastare la forza di gravità, il sistema circolatorio ha sviluppato un motore (i muscoli delle gambe) e un dispositivo di blocco (le valvole venose) che impediscono al sangue di tornare verso il basso. Questo flusso anomalo si chiama reflusso, ed è ciò che si verifica all’interno delle vene varicose.
La presenza di vene varicose indica una situazione di insufficienza venosa.
L’insufficienza venosa è una malattia caratterizzata proprio da cattiva circolazione e ristagno di sangue. Si accompagna a gonfiore, dolore e pesantezza alle gambe, e nei casi più gravi c’è rischio di trombosi.
L’insufficienza venosa, però, non colpisce solo le gambe.
Le varici vulvari, infatti, sono un esempio di come i problemi alle vene possano localizzarsi in altre sedi, in particolare a livello della zona genitale. In questi casi il reflusso può non originare dalla vena safena, come accade nelle varici delle gambe, ma dalle vene pelviche. Più avanti capiremo meglio che funzione hanno queste vene e cosa c’entrano con le varici vulvari.
Varici vulvari: caratteristiche e sintomi
Le varici vulvari sono strettamente correlate alla gravidanza. Infatti, sono presenti in circa il 20% delle donne incinte.

Le varici vulvari compaiono quasi sempre durante una gravidanza
Danno sintomi?
Non sempre, ma possono associarsi a prurito o dolore vulvare, pesantezza e bruciore nella zona perineale e gonfiore delle labbra vulvari a fine giornata.
Questi fastidi causano a volte difficoltà a camminare, dolore durante o dopo i rapporti sessuali (si parla in questo caso di dispareunia), alterazioni mestruali e minzione frequente o dolorosa. Il sintomo più frequente, comunque, è un senso di fastidio nella parte bassa della pancia, che prende il nome di dolore pelvico.

Le varici vulvari possono associarsi a dolore pelvico
Sono pericolose?
Come le varici delle gambe, anche le varici vulvari possono complicarsi con trombosi ed embolie. Quindi sì, sono potenzialmente pericolose. Queste complicazioni si manifestano sia in gravidanza che dopo il parto. Tra l’altro, durante la gravidanza il rischio di trombosi è già di per sé aumentato (se vuoi saperne di più sulla trombosi in gravidanza, clicca qui).
Come si sviluppano queste complicanze?
Siccome all’interno delle varici vulvari il sangue ristagna, è più facile che si coaguli provocando un processo di trombosi. Di solito ci si accorge perché compaiono dolore, arrossamento e indurimento della vena colpita. Il rischio è che un frammento di coagulo si stacchi e, seguendo la circolazione del sangue, vada a finire ai polmoni. Questo fenomeno si chiama embolia e può essere pericoloso per la vita.
Infine, ma non per importanza, dobbiamo considerare l’aspetto psicologico. Si capisce facilmente, infatti, come questo problema possa creare disagio e difficoltà relazionali nelle donne affette. Quindi, c’è un ulteriore buon motivo per trattarle.
Varici vulvari: perché si formano?
Le varici vulvari, come le varici delle gambe, sono vene che non funzionano più come dovrebbero. Le cause sono legate a fattori genetici e all’influenza degli ormoni sessuali femminili. Gli ormoni agiscono favorendo la dilatazione delle vene e rallentando il flusso sanguigno.
Se in condizioni normali le vene genitali spingono il sangue dentro l’addome, in presenza di varici vulvari il flusso sanguigno va al contrario e scende in basso. Abbiamo definito questo fenomeno reflusso, e se ci sono varici vulvari molto probabilmente esso origina dalle vene pelviche (anche se a volte parte dalla vena safena).
Le vene pelviche sono vene situate attorno agli organi riproduttivi femminili (vagina, utero e ovaie) nella parte bassa dell’addome. Proviamo a spiegare meglio senza complicare troppo le cose.
Intorno agli organi interni femminili ci sono dei plessi venosi, cioè reti intricate di vene collegate tra loro che portano il sangue verso il cuore.
Le vene che partono dall’utero e dalla vagina confluiscono di solito nella vena iliaca, una grossa vena del bacino che spinge il sangue in alto.
Quelle attorno all’ovaio si raccolgono nella vena ovarica, che si collega con la vena renale a sinistra e con la vena cava (la più grossa vena del corpo) a destra.
Le vene dei genitali esterni femminili (vulva e clitoride) si raccolgono preferenzialmente nella vena pudenda esterna, che a sua volta confluisce nella vena safena all’inguine. Le stesse vene di vulva e clitoride sono collegate anche alla vena pudenda interna, che sbocca nella vena iliaca. A questo proposito, uno studio ha mostrato che in più del 50% dei casi le varici vulvari si associano a un reflusso che parte dalla safena all’inguine, e che passa poi nella vena pudenda.
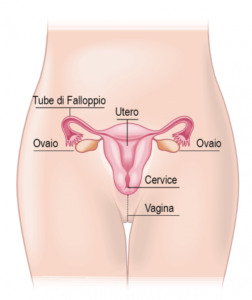
Disegno schematico degli organi riproduttivi femminili
Sembra difficile?
In effetti lo è, perché tutte queste vene sono collegate tra loro in modo piuttosto contorto. Quello che a noi interessa, però, si riassume in due concetti importanti.
Il primo: le vene genitali e le vene delle gambe sono ampiamente collegate tra loro.
Il secondo: quando si sviluppano varici vulvari, la prima cosa da fare è capire da dove arriva il reflusso del sangue.
Perché? Per intervenire in modo efficace bisogna bloccare il reflusso più in alto possibile. Come capiamo da dove arriva? Facendo un ecodoppler venoso, ma facendolo nel modo corretto (cosa per niente scontata!).
Varici vulvari in gravidanza
Vorrei darti adesso dei numeri per farti capire quanto questo problema è rilevante in gravidanza e quindi quanto è importante che tu lo conosca.
Secondo gli studi più recenti, oltre il 90% delle donne con varici vulvari ha avuto almeno due gravidanze a termine. Nelle donne in gravidanza, tra l’altro, i sintomi associati a varici vulvari sono più forti.
Le varici vulvari compaiono tipicamente dopo 12-24 settimane di gestazione. Di solito iniziano a regredire già dal giorno del parto, per poi ridursi progressivamente fino a scomparire nel giro di 30-40 giorni. Il problema, però, è che possono persistere anche dopo il parto o addirittura ingrossarsi nel 4-8% dei casi. Uno studio mostra che a un anno dal parto il 20% delle pazienti che avevano varici vulvari le manifestano ancora.
Nelle eventuali successive gravidanze le varici vulvari si manifesteranno più precocemente e tenderanno a essere più grosse.
C’è una correlazione anche con l’allattamento. Prima si finisce di allattare, prima scompaiono le varici vulvari. Non c’è da stupirsi di questo dato, perché come abbiamo detto c’è una stretta connessione tra varici vulvari e ormoni. Anche l’allattamento, infatti, è regolato da segnali ormonali.
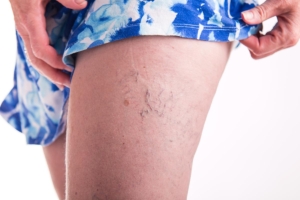
Le varici vulvari in gravidanza sono spesso presenti assieme alle varici delle gambe.
Secondo i più recenti studi, addirittura nell’87% delle donne con varici vulvari ci sono anche varici degli arti inferiori. All’opposto, il 22-34% delle donne con vene varicose sulle gambe presenta varici vulvari.

In gravidanza le varici vulvari si associano spesso a varici sulle gambe
Perché le varici vulvari si formano proprio durante la gravidanza?
I motivi sono tre.
Il primo è di tipo meccanico.
L’utero di una donna incinta, infatti, comprime le vene della pelvi e delle gambe ostacolando la risalita del sangue. Questo favorisce la dilatazione delle vene situate nella zona genitale.
Il secondo è legato agli ormoni.
Come abbiamo detto, gli ormoni sessuali femminili favoriscono la dilatazione delle vene. Questo ha certamente un senso dal punto di vista biologico, perché l’organismo di una donna in gravidanza deve prepararsi a fornire sangue al feto. Le vene sono un ottimo serbatoio di sangue proprio perché si dilatano facilmente accogliendone una gran quantità. Purtroppo, il rovescio della medaglia è rappresentato dallo sviluppo di vene varicose.
Il terzo fattore è forse un po’ più difficile da capire, perché è legato al flusso del sangue.
Come sai, durante la gravidanza si sviluppa la placenta, un organo che funge da “interfaccia” tra utero e feto. A questo livello le arterie della madre nutrono la placenta stessa e si collegano alle vene del feto. Questa particolare situazione abbassa le resistenze del flusso sanguigno nella madre.
Cosa significa? Se le resistenze circolatorie sono basse, tutte le vene addominali di una donna in gravidanza tenderanno a dilatarsi. Ecco spiegato il perché può svilupparsi facilmente un reflusso nella vena ovarica o nella vena iliaca.
Per quanto riguarda il parto, si potrebbe pensare che il parto vaginale sia più a rischio di emorragie se ci sono varici vulvari. L’alternativa sarebbe il taglio cesareo, ma ci sono altre potenziali complicazioni da tenere presente.
Secondo alcuni studi, la presenza di varici vulvari non è una controindicazione assoluta al parto vaginale. Bisogna naturalmente valutare caso per caso qual è il rapporto tra rischio e beneficio e scegliere la procedura più adatta.
Varici vulvari e varicocele pelvico femminile
Andiamo un po’ più nel dettaglio sulle definizioni. Ci sono, infatti, situazioni cliniche simili tra loro ma che non vanno confuse.
Varicocele pelvico
In alcuni casi le varici vulvari si associano al varicocele pelvico femminile.
Di cosa si tratta? Molto semplicemente, c’è varicocele pelvico femminile quando c’è un reflusso nella vena ovarica. Il reflusso in questa vena è dovuto ad assenza o cattivo funzionamento delle valvole, e di solito si associa a dilatazione della vena stessa (il limite è 5 mm).
Se c’è assenza di valvole, questa si verifica dalla nascita ed è più frequente nel varicocele maschile.
Se invece le valvole funzionano male, quasi sempre sono normali alla nascita e si guastano durante la vita. Questo è tipico del sesso femminile e insorge in gravidanza, che ancora una volta rappresenta un fattore di aggravamento delle patologie venose.
Il varicocele pelvico femminile non necessariamente provoca dei sintomi. Questo vuol dire che si può rilevare all’ecodoppler un reflusso nella vena ovarica senza bisogno di fare alcun trattamento.
Ma facciamo un passettino in avanti.
Insufficienza venosa pelvica
Se al varicocele pelvico femminile si associa il riscontro di vene varicose nella pelvi, allora si parla di insufficienza venosa pelvica.
L’insufficienza venosa pelvica si riscontra più spesso nelle donne che hanno avuto più di una gravidanza, proprio per i fattori che abbiamo visto prima. Le vene pelviche sono naturalmente prive di valvole. Ecco perché si dilatano facilmente proprio in gravidanza.
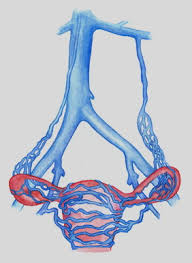
Un esempio di vene varicose attorno all’utero
L’insufficienza venosa pelvica può manifestarsi anche in questo caso senza alcun sintomo.
Cosa succede invece se compaiono disturbi? Parliamo in questo caso di sindrome da congestione pelvica femminile.
Sindrome da congestione pelvica
La sindrome da congestione pelvica femminile compare se c’è insufficienza venosa pelvica insieme a dolore pelvico persistente da almeno 6 mesi e a dilatazione delle vene pelviche.
Il dolore pelvico femminile è molto più frequente di quello che potresti pensare. Secondo un recente studio, negli Stati Uniti il 15% delle donne tra 18 e 50 anni ha dolore cronico alla pelvi, cioè al basso ventre. Se in alcuni casi la causa è una malattia specifica (endometriosi, infiammazione pelvica, aderenze post-chirurgiche, patologie dell’utero oppure patologie gastro intestinali/urinarie), nel 60% dei casi non si capisce il motivo di questo dolore.
Si stima che, tra le donne con dolore pelvico, il 30% circa soffra di sindrome da congestione pelvica femminile. La fascia d’età più colpita va dai 20 ai 40 anni, ma la malattia colpisce soprattutto le donne che hanno avuto più gravidanze o che sono in pre-menopausa.
Il dolore di solito è continuo e si localizza nel basso ventre, ma può coinvolgere anche la parte bassa della schiena e la parte alta della coscia. Aumenta in prossimità o durante il ciclo mestruale, ma anche durante i rapporti sessuali. In particolare, è tipico della sindrome da congestione pelvica un prolungato fastidio dopo i rapporti.
Naturalmente i sintomi peggiorano durante la giornata soprattutto se si sta tanto in piedi, mentre migliorano con la posizione distesa.
Come vedi, i problemi di circolazione pelvica e genitale sono diversi, e bisogna conoscerli bene per sapere come approcciarli. Pur essendoci quadri clinici differenti, il problema di base è sempre lo stesso: ormoni e fattori genetici fanno ammalare le vene, il sangue ristagna e possono comparire disturbi.
Varici vulvari: come prevenirle?
Parlando di varici vulvari potresti pensare che la prevenzione non sia poi così importante. Non è infatti possibile evitare l’insorgenza delle varici perché le cause sono difficilmente o per nulla controllabili (ormoni e gravidanze).
Ci sono però dei fattori ambientali e comportamentali sui quali puoi avere il controllo e che possono fare la differenza. Ecco un breve accenno ai più importanti.
Partiamo dal controllo del peso. Sai bene che l’obesità è una malattia che ha effetti negativi sul cuore e la circolazione. Anche le vene ne risentono, e le persone obese fanno più fatica a drenare i liquidi e hanno un aumentato rischio di trombosi.
Un altro fattore importante è l’esercizio fisico. Per prevenire varici vulvari e vene varicose in generale, l’esercizio deve essere focalizzato sull’attivazione delle pompe muscolari (polpaccio e piede). Camminare è l’attività più utile, sollevando bene i talloni e respirando adeguatamente. Anche la respirazione, infatti, aiuta il flusso del sangue verso l’alto attraverso un meccanismo di aspirazione.
Per lo stesso motivo è importante evitare di stare fermi in piedi o seduti per molte ore. Ovviamente molto dipende dall’attività lavorativa, e se passi molto tempo in posizione statica dovresti considerare l’utilizzo di una calza elastica.
Nonostante sia odiata da molte donne, la calza elastica è il miglior modo di prevenire i problemi di insufficienza venosa. Puoi trovare tutte le informazioni che ti servono sulla calza elastica in questo articolo.
Dato che parliamo di varici vulvari, ti sottolineo che può essere più utile il collant perché comprime anche la zona pubica. Un’alternativa altrettanto efficace è la biancheria intima elasticizzata, simile a quella che si usa dopo interventi di addominoplastica.
Varici vulvari: perché e come curarle?
I motivi per cui dovresti curare le varici vulvario sono tre.
Il primo è ridurre i sintomi se sono presenti.
Il secondo è prevenire le complicazioni e tenere sotto controllo la malattia, che per natura tende a peggiorare.
Il terzo è eliminare il disagio estetico e migliorare quindi la qualità della vita.
Purtroppo non ci sono creme o rimedi “fai da te” che possano eliminare le varici vulvari. Devi per forza rivolgerti a uno specialista (angiologo o flebologo), l’unica figura che è in grado di fare bene l’ecodoppler e capire come trattare il problema.
Attenzione però, perché anche tra gli specialisti vascolari scarseggiano quelli che hanno esperienza su questa problematica. Purtroppo, infatti, noterai che l’approccio ai problemi di vene spesso è invasivo e poco moderno, e sembra che molti medici addirittura non conoscano l’esistenza delle varici vulvari.
Per quanto riguarda il come curarle, la terapia può essere conservativa oppure può prevedere trattamenti mini-invasivi come scleroterapia, flebectomie e procedure di embolizzazione. Le due terapie non si escludono a vicenda, come vedremo fra poco.
Terapia conservativa
Si tratta di una terapia medica basata sull’utilizzo di flebotonici.
I flebotonici sono sostanze provenienti da mondo vegetale, quindi del tutto naturali, che hanno diverse proprietà benefiche sulle vene. Si assumono sotto forma di integratori (compresse o bustine), generalmente a cicli e in particolare durante la stagione estiva.
I flebotonici possono essere assunti sotto forma di integratori
Numerosi studi mostrano l’efficacia dei flebotonici nel ridurre i sintomi legati ai problemi di vene (dolore, pesantezza, bruciore). C’è anche un miglioramento della qualità di vita nelle pazienti con insufficienza venosa.
Poiché agiscono aumentando la forza di spinta delle vene, essi sono in grado di migliorare la circolazione del sangue e aumentare il drenaggio dei liquidi. Ciò si traduce poi in un miglioramento dei disturbi.
Ma quali sono i diversi flebotonici e quale può essere il più indicato nel mio caso?
Se ti stai facendo questa domanda, ti invito a leggere altri due articoli dove ho spiegato nel dettaglio le differenze tra i flebotonici e in quali casi sono indicati. Li trovi qui e qui.
Parlando nello specifico di varici vulvari, è importante sottolineare alcune cose importanti.
Primo: i flebotonici sono veramente utili? Si, ci sono studi che lo dimostrano. Ovviamente non fanno sparire le varici, perché la loro azione si limita a ridurre i fastidi. Servono anche come aiuto in associazione alle terapie mini-invasive che vedremo tra poco, perché migliorano il risultato finale.
Secondo: si possono assumere in gravidanza?
Questa domanda è importante per i motivi che sappiamo. Generalmente troverai scritto nei bugiardini che l’uso in gravidanza e in allattamento non è sufficientemente testato, quindi sconsigliato. Ci sono però studi recenti che hanno mostrato la sicurezza di alcune sostanze flebotoniche in gravidanza. Ovviamente è opportuno che sia lo specialista a prescrivere quello più adatto.
Scleroterapia
La scleroterapia consiste nell’iniettare dentro una vena una sostanza farmacologicamente attiva, con lo scopo di chiuderla o quanto meno restringerla. Ciò avviene attraverso un processo di infiammazione. Si tratta di una terapia molto conosciuta per i capillari, ma che va bene anche per le vene più grosse. In questi casi si utilizza l’ecodoppler come “guida” (si chiama scleroterapia eco-guidata).
La scleroterapia è molto utile nel trattamento delle varici vulvari perché è minimamente invasiva (si effettua solo una puntura) e si può fare in ambulatorio, tornando subito alle proprie attività senza limitazioni. Inoltre, al contrario di quello che potrebbe sembrare, la puntura non è dolorosa.
Ma quando è indicata?
Abbiamo detto che prima di tutto bisogna capire da dove parte il reflusso. Questa informazione si ottiene con l’ecodoppler, attraverso il quale dobbiamo identificare i cosiddetti punti di fuga.
I punti di fuga
Cosa sono? Si tratta di punti ben precisi nella zona perineale e genitale. Nei punti di fuga le vene pelviche non funzionanti si collegano alle vene superficiali, generando quindi le varici vulvari. Proprio a livello dei punti di fuga bisogna iniettare lo sclerosante.
Per non complicare le cose, non entriamo nei dettagli anatomici. Vediamo però dove si trovano i tre punti di fuga più comuni che sono coinvolti nello sviluppo di varici vulvari. Naturalmente sono presenti sia sul lato destro che su quello sinistro.
Il Punto I (punto inguinale) si trova all’altezza dell’inguine, sulla linea che collega il pube alla spina iliaca.
Alla base del clitoride c’è il Punto C (punto clitorideo).
Nella zona perineale si localizza il Punto P (punto perineale), tra il labbro vulvare e la parte interna del gluteo.
Scleroterapia eco-guidata
Come funziona la scleroterapia eco-guidata?
Con la sonda ecografica si individua la vena bersaglio e si può seguire il decorso dell’ago quando facciamo la puntura. Basterà prendere la mira, verificare di essere entrati nella vena e iniettare lo sclerosante sotto forma di schiuma.
L’iniezione è dolorosa?
Si può avvertire un minimo bruciore che passa dopo poco tempo. L’effetto immediato dello sclerosante è uno spasmo della vena, cioè una sua contrazione. Il farmaco viene eliminato dopo 10 minuti circa, ma questo tempo è sufficiente perché abbia inizio il processo infiammatorio che porterà poi al risultato.
Quando è indicata la scleroterapia?
Secondo Claude Franceschi, uno dei più importanti studiosi delle vene, ci si può limitare alla scleroterapia dei punti di fuga quando non ci sono sintomi importanti. Quindi, si può fare anche se c’è reflusso nelle vene pelviche, ma non se c’è una sindrome da congestione pelvica.
Naturalmente c’è chi la pensa in modo diverso. Secondo altri studi, infatti, la scleroterapia si può fare solo in assenza di reflussi nelle vene pelviche e se il diametro delle varici è al massimo 5-6 mm.
Personalmente sono maggiormente d’accordo con la prima ipotesi. A causa di un reflusso pelvico, infatti, le varici vulvari potrebbero anche riformarsi, ma la scleroterapia è facilmente ripetibile. Un altro vantaggio è che si evitano procedure più invasive (le vedremo tra poco).
Quando le varici vulvari sono particolarmente grosse, può essere opportuno toglierle con una flebectomia. La flebectomia consiste nell’asportazione della vena varicosa. Si effettua in anestesia locale e con una tecnica mini-invasiva. Non è necessario fare incisioni né mettere punti di sutura, perché basta praticare un piccolo foro con un ago e inserire un uncino che aggancia la vena e la toglie.
Embolizzazione
Cosa significa questa parola difficile?
L’embolizzazione è una procedura che consiste semplicemente nel chiudere una vena con tappo. Tecnicamente il tappo è un dispositivo metallico fatto a forma di spirale.
L’embolizzazione è diversa dalla scleroterapia per due principali ragioni.
La prima: l’embolizzazione si fa nelle vene pelviche, quindi dentro l’addome. Lì la scleroterapia eco-guidata non può arrivare.
La seconda: si tratta di una procedura più invasiva. Il motivo è che bisogna inserire dei cateteri nelle vene profonde all’inguine, farli risalire fino alla vena bersaglio dentro la pelvi e lì rilasciare il tappo. Il tutto si effettua con l’iniezione di mezzo di contrasto, quindi in ospedale e in regime di ricovero.
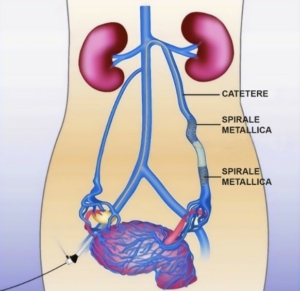
Un disegno schematico di come funziona l’embolizzazione
Quando si fa l’embolizzazione?
Secondo la maggior parte degli studi, l’embolizzazione va fatta in presenza di reflusso nella vena ovarica associato a sindrome da congestione pelvica. Quindi in presenza di sintomi importanti. Anche qui, se le varici vulvari sono particolarmente grosse (diametro superiore a 5-6 mm) si può effettuare una contestuale flebectomia.
Consigli pratici
Penso che la cosa più importante sia rivolgersi allo specialista giusto. Il problema è che quasi sempre le pazienti vagano facendo un ecodoppler dopo l’altro, senza che qualcuno dia un’indicazione pratica. Non serve a niente che il medico documenti che ci sono varici vulvari se poi non si fa carico del problema e lo sa trattare. Peggio ancora se fai l’ecodoppler a pagamento, perchè ci spendi anche dei soldi senza risolvere nulla.
C’è anche un altro aspetto. Nella gran parte dei casi, gli ospedali e le case di cura non hanno specialisti che trattano questi problemi. Ovviamente dipende dalla singola realtà territoriale, ma queste patologie non hanno mai goduto di tanta considerazione soprattutto tra i chirurghi vascolari. Ti consiglio quindi di cercare lo specialista giusto e affidarti a lui sia per l’esame diagnostico che per il trattamento.
L’altra consiglio che ti voglio dare è di non trascurarti. Non ascoltare gli innumerevoli luoghi comuni sulle varici (non trattarle se non ti danno fastidio, curarle non serve perché tanto si riformano). Spesso sono proprio i medici di base ad alimentare queste dicerie perché probabilmente sono rimasti fermi a 50 anni fa. Oggi la mentalità dovrebbe essere più moderna e basata su prevenzione e trattamenti meno invasivi possibile. Andrebbe data anche più importanza a come le donne vivono questa patologia, evitando di liquidare la paziente dicendo “tienitele”.
Le varici vulvari non possono essere considerate solo un problema estetico. C’è anche e soprattutto un problema funzionale di circolazione e ci sono possibili complicazioni. Credo che questo sia sufficiente a sottolineare l’importanza di trattarle.
Fonti
Pier Antonio Bacci. CELLULITI 2012 – Diagnosi e terapia della FEF (fibroedematosi evolutiva fermminile). OEO 2012
C. Franceschi, P Zamboni. Principles of venous haemodynamics. Nova Science Publishers 2009.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5500487/pdf/ijwh-9-463.pdf
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9158414/pdf/10.1177_03000605221097764.pdf
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3835435/pdf/10-1055-s-0033-1359731.pdf
Ti è piaciuto questo articolo?
Dai un’occhiata a come funziona il trattamento laser della safena oppure a come bisogna trattare i capillari per avere un buon risultato!
Vuoi approfondire ancora di più?
Dai un’occhiata al mio blog, puoi trovare risorse utili e gratuite! Se invece ti interessa approfondire ulteriormente, considera di acquistare una copia del mio libro, troverai tantissimi consigli utili e soprattutto pratici per prenderti cura delle tue gambe!
Usi i social?
Seguimi su Facebook o chiedimi il collegamento su Linkedin!

Aiuto le donne a migliorare l’estetica e il benessere delle gambe utilizzando trattamenti di flebologia e medicina estetica mini-invasivi